熱線:021-66110810,66110819
手機:13564362870


熱線:021-66110810,66110819
手機:13564362870
二、材料與方法
01.患者
自2010年以來,56名難治性局灶性癲癇患者在術前接受了腦內電極檢查,并額外植入了微電極。臨床腦內檢查的目的是在無創檢查無法得出結論時確定癲癇發作起始區(SOZ)。無創檢查包括病史采集、神經系統檢查、腦部成像(如磁共振成像(MRI)、正電子發射斷層掃描(PET)、單光子發射計算機斷層掃描(SPECT))以及長期頭皮視頻腦電圖(EEG)監測。使用顱內電極進行的持續(全天候)視頻腦電圖監測在法國巴黎皮提耶-薩爾佩特里埃醫院的癲癇科進行,并且在植入后的第二天開始。記錄持續2到3周,具體取決于是否記錄到了足夠多的有信息價值的癲癇發作。所有患者都為微電極植入提供了知情且書面的同意,該操作獲得了當地倫理委員會(巴黎第六區CPP、法國國家科學研究中心(CNRS),2004年、2006年;法國國家健康與醫學研究院(INSERM)C11-16、C19-55)的批準。
02.立體定向電極放置規劃
在植入前數天或數周,由癲癇科醫生、神經外科醫生和神經放射科醫生進行電極規劃。宏觀電極的軌跡和目標僅基于臨床目標來確定。它們因每位患者而異,并且軌跡不一定與腦表面垂直。宏觀-微電極軌跡的規劃不受添加微電極這一決定的影響。當在最后一個宏觀接觸點之外有足夠的灰質可供微導線伸展進入時,才會在宏觀電極上添加微電極。由于微導線原本20毫米的長度太長,在軌跡規劃期間會計算出合適的長度并將其剪斷。
直到2017年底,宏觀電極軌跡是根據立體定向Leksell框架,并基于植入前的腦部MRI,使用iplan®立體定向系統(版本3.0,BrainLAB系統)進行規劃的。自2017年底以來,已使用ROSA機器人輔助手術。然而,ROSA規劃軟件不允許映射三維皮質表面或同時可視化多個電極軌跡。因此,巴黎腦研究所的STIM核心設施開發了一個立體定向立體腦電圖(sEEG)工具箱(EPILOC)。其模塊之一,STEREO-PLAN,允許臨床醫生進行立體腦電圖規劃。EPILOC包括多個圖像處理流程:多模態術前序列的配準、解剖分割以及患者特定模型的計算,還有一個專用的3D Slicer圖形界面。該圖形界面允許可視化所有先前流程的結果,以前連合-后連合(ACPC)的原始方向為參考,并使用不同的深度電極模型輕松規劃和編輯軌跡。多種結構和代謝成像模態(如PET和SPECT數據)也可以合并到患者的原始空間中,以添加與腦內軌跡規劃相關的更多信息。
03.電極的手術放置
顱內電極的立體定向植入在神經外科進行。在將微電極插入專用的空心宏觀電極之前,神經外科醫生會將微導線剪至規劃期間確定的所需長度(通常為2-3毫米,補充圖1)。使用Yasargil顯微剪刀將它們全部剪成相同長度,并且垂直于電極軸,然后輕輕向外彎曲,直到它們形成像“傘”一樣的散開模式,當它們在腦內伸展時這種模式會保持(圖1)。這種散開模式提供了更好的記錄動作電位的機會。所有電極都用空心螺釘固定在顱骨上,以防止術后電極移動(錨定螺栓長度13毫米,以及LSBK1-AX-06,長度21毫米)。一旦所有顱內電極都植入后,用肥皂、水和聚維酮碘清潔并消毒患者的皮膚。然后對頭部進行處理,為長期視頻腦電圖記錄做準備,并仔細包扎(圖2和表1),這對于避免對電極造成任何損壞以及提高患者住院期間的舒適度是必要的。
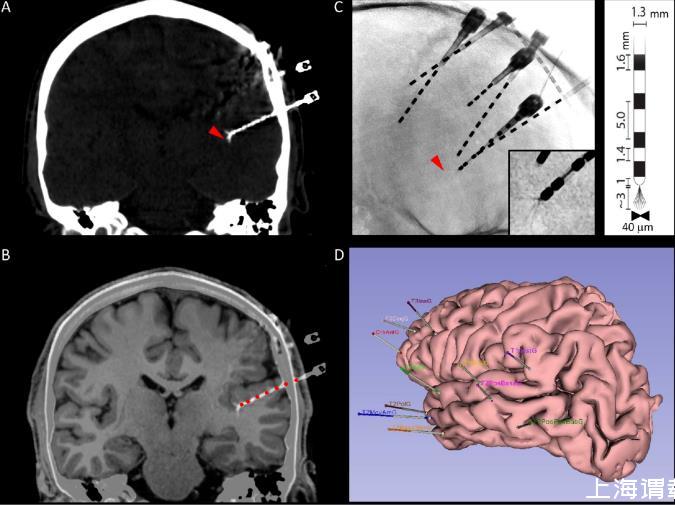
圖1.多模態微電極識別。A.冠狀面的顱骨計算機斷層掃描(CT),顯示了宏觀電極的軌跡以及微電極束的位置(紅色箭頭)。B.CT掃描與解剖學T1磁共振成像(MRI)的自動疊加,使得能夠可視化微電極在腦實質中的位置,同時還能自動識別沿腦內軌跡的宏觀電極接觸點(紅色圓圈)。C.放射影像顯示了腦內電極的二維位置。紅色箭頭指示了一個微電極束的位置,在前幾張中可見。插圖:微電極導線的放大圖。注意微導線的散開情況。右側插圖:宏觀-微電極幾何形狀的示意圖。D.受試者皮質解剖結構的三維Epiloc解剖重建,顯示了腦內宏觀電極的植入方案。
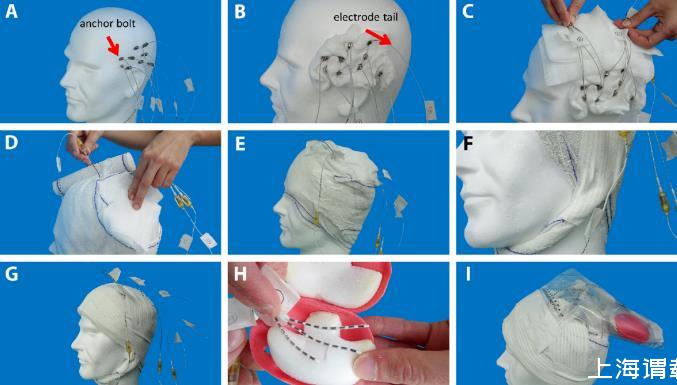
圖2.手術包扎的主要步驟。A.手術植入的宏觀電極和宏觀-微電極。箭頭所示為一個錨定螺栓。B.纏繞在宏觀和微電極錨定螺栓上的敷布。箭頭所示為一個電極尾部。C.在頭部上方將電極尾部捆成一到兩部分。D.用敷布和繃帶將其固定在一起,同時避免覆蓋電極尾部。E.在兩個不同的位置讓電極尾部從繃帶中穿出。F.制作一個頦帶。G.冠狀和矢狀方向的粘性膠帶條,用于將繃帶固定在適當位置。H.輸液保護盒,用于在連接前保護微電極。I.在患者病房連接之前,將所有連接器和盒子放在頭部上方的塑料袋中進行保護。

表1.手術包扎期間電極尾部操作和保護指南。
植入后總是會進行術后計算機斷層掃描(CT)和磁共振成像(MRI),并與術前MRI進行融合,以驗證電極的位置(見2.6.2)。還會進行X光檢查,以確認微電極是否散開。